歯周病
Periodontal diseases
2017年6月22日 Nature Reviews Disease Primers Article number: 17038 (2017) doi: 10.1038/nrdp.2017.38
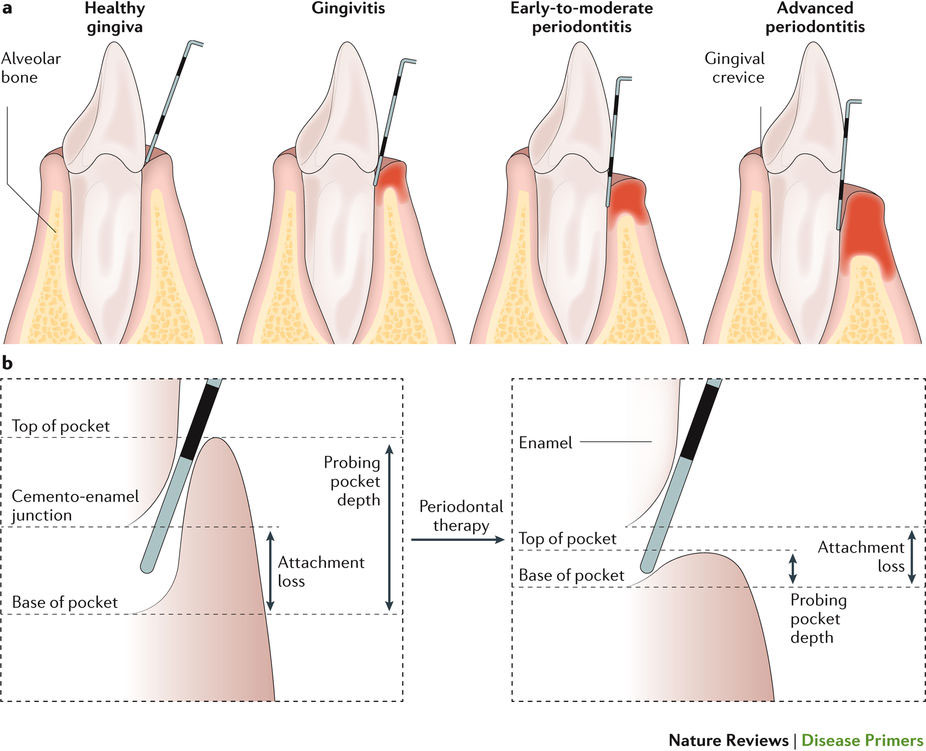
歯周病は歯周組織(歯肉、歯槽骨および歯根膜)の広範囲が罹患する炎症性疾患で、歯の喪失をもたらすだけでなく、全身性炎症に及ぶこともある。慢性歯周炎は主に成人が罹患するが、時に小児には侵襲性歯周炎が起こる場合がある。歯周病の発症と進行は、共生口腔微生物叢(プラーク)のバランス失調を介して起こり、宿主の免疫防御系と相互作用しながら炎症や疾患につながる。このような病態生理学的変化は活動と休止を繰り返し、罹患した歯が抜歯されるか、微生物バイオフィルムが治療により取り除かれて炎症が治まるまで持続する。喫煙などの修正可能なものから遺伝的感受性のような修正不可能なものまで、環境や宿主のリスク因子によって歯周病の重症度は影響を受ける。予防には、自身が実行する毎日の口腔衛生をはじめ、3ヵ月から半年ごとに行う専門スタッフによる微生物バイオフィルムの除去が有効とされている。現在、抗菌療法、宿主修飾治療、レーザー治療、組織工学による組織の修復および再生法などの新しい治療法が積極的に研究されている。
PrimeView
口腔微生物叢のバランス失調により歯周病が発症することが知られている。しかし、これ以外の多くのリスク因子も、この炎症性疾患の進行に大きな役割をもつと考えられており、このPrimeViewは、そのようなリスク因子を中心に取りまとめる。
本Primerの図解サマリー
Periodontal diseases comprise a wide range of inflammatory conditions that affect the supporting structures of the teeth (the gingiva, bone and periodontal ligament), which could lead to tooth loss and contribute to systemic inflammation. Chronic periodontitis predominantly affects adults, but aggressive periodontitis may occasionally occur in children. Periodontal disease initiation and propagation is through a dysbiosis of the commensal oral microbiota (dental plaque), which then interacts with the immune defences of the host, leading to inflammation and disease. This pathophysiological situation persists through bouts of activity and quiescence, until the affected tooth is extracted or the microbial biofilm is therapeutically removed and the inflammation subsides. The severity of the periodontal disease depends on environmental and host risk factors, both modifiable (for example, smoking) and non-modifiable (for example, genetic susceptibility). Prevention is achieved with daily self-performed oral hygiene and professional removal of the microbial biofilm on a quarterly or bi-annual basis. New treatment modalities that are actively explored include antimicrobial therapy, host modulation therapy, laser therapy and tissue engineering for tissue repair and regeneration.

